Розовый октябрь: развенчиваем мифы о раке молочной железы
Рак молочной железы (РМЖ) — самое распространенное онкологическое заболевание у женщин как в России, так и во всем мире. Ежегодно им заболевают более 2 млн человек: по статистике, каждая восьмая женщина имеет шанс столкнуться с этой опухолью.
Успех лечения во многом зависит от стадии, на которой выявлено заболевание. Чем раньше врачи обнаружат опухоль, тем выше шансы на успешное лечение. Причин, по которым женщины не обращаются к специалистам, достаточно много. Одни боятся диагноза, другие считают, что заболевание их не коснется, а третьи просто не знают о важности регулярных обследований.
«Розовый октябрь» — это месяц, в течение которого ученые, врачи и различные организации стараются напомнить о важности регулярных обследований для выявления рака молочной железы. BIOCAD присоединяется к ежегодной кампании и в этой статье разоблачает восемь мифов, которые мешают сохранить здоровье и вовремя пройти обследование.
Миф 1. Если ничего не болит — значит, всё в порядке
При раке молочной железы на ранних стадиях часто нет никаких симптомов, включая боль. Исследования показывают, что почти у половины женщин с РМЖ нет никаких признаков рака, а изменения обнаруживаются только при прохождении скрининга.
При РМЖ возможны следующие признаки, на которые стоит обратить внимание:
- уплотнение в области молочной железы;
- чувство дискомфорта в области молочной железы;
- изменение формы или размера молочной железы;
- выделения из соска, в том числе кровянистые;
- увеличение лимфатических узлов в области подмышечной впадины;
- покраснение, зуд, раздражение, шелушение или другие изменения кожи
молочной железы.
Эти симптомы не всегда говорят о РМЖ. Поэтому важно не заниматься самодиагностикой, а обратиться к врачу. Если специалист заподозрит опухоль, он направит на дополнительные обследования.

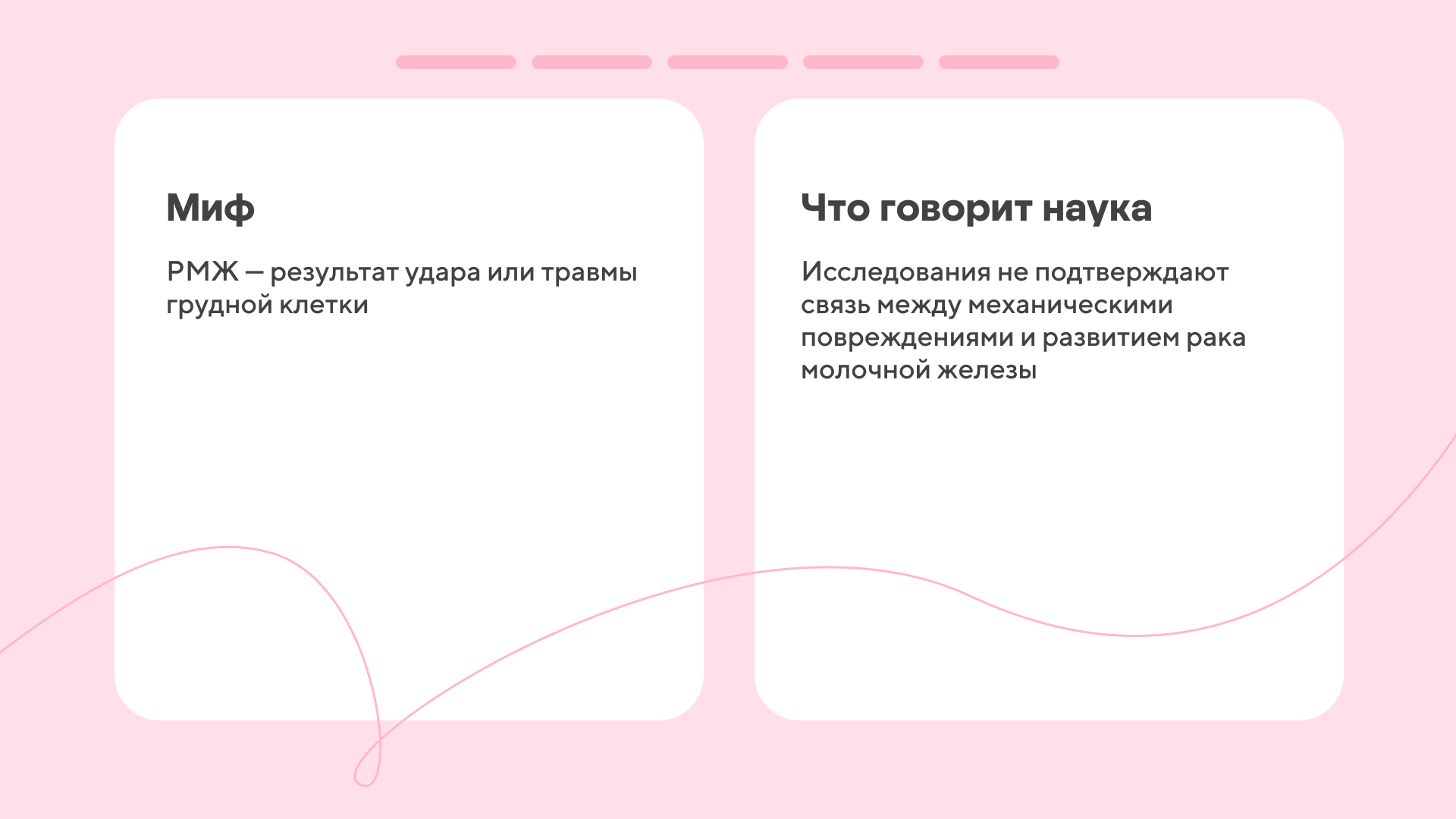
Миф 2. Каждая шишка и уплотнение — это рак
Раком принято называть злокачественные опухоли, которые могут распространяться в другие органы, то есть метастазировать. Такие новообразования часто имеют неправильную форму и прорастают в окружающие ткани, поэтому их бывает сложно удалить хирургически.
Однако в молочной железе могут появляться и доброкачественные новообразования. У них другие характеристики: они не распространяются в другие органы, чаще имеют четкие границы и требуют иного вида лечения.
Какие доброкачественные опухоли груди встречаются чаще всего:
- фиброаденома — плотное, эластичное образование, подвижное при пальпации;
- киста — образование, наполненное жидкостью;
- липома — мягкое и подвижное жировое образование;
- папиллома — возникает в молочных протоках, сопровождается выделениями из сосков.
Но отличить доброкачественную опухоль от злокачественной может только врач. Он расспросит о жалобах, подробно изучит симптомы и направит на дополнительные обследования.
Миф 3. Маммография — единственный метод диагностики РМЖ
В России всем женщинам в возрасте от 40 до 75 лет рекомендуют проходить маммографию каждые два года. В целом похожего графика советуют придерживаться и в других странах.
Американское онкологическое общество (ACS) рекомендует женщинам в возрасте от 45 до 54 лет проходить маммографию ежегодно, а после 55 лет — один раз в два года. А Европейское общество радиологии (ESR) советует выполнять маммографию с 50 лет, но каждые два года.
Рак молочной железы чаще диагностируют у женщин 40 лет и старше. Поэтому программа скрининга направлена именно на эту возрастную группу.
Помимо маммографии используют и другие методы диагностики. Например, УЗИ, МРТ и биопсию. Расскажем о каждом виде диагностики подробнее.
Ультразвуковое исследование. Используют как дополнительный метод для уточнения картины патологического процесса, полученного при других методах исследования. Например, если маммограмма вызывает сомнения у врача или ткань молочной железы слишком плотная. Также УЗИ рекомендуют женщинам до 40 лет с профилактической целью.
УЗИ молочных желез часто назначают мужчинам и женщинам при первом подозрении на новообразование, когда врачу еще неясно, доброкачественная это опухоль или злокачественная. В ряде случаев УЗИ становится начальным шагом в диагностике заболевания.
Магнитно-резонансная томография. Используют как дополнительный метод после маммографии и УЗИ. Например, если результаты предыдущей диагностики кажутся врачу сомнительными: такое бывает, если ткань молочной железы у женщин слишком плотная и ультразвуковые и рентгеновские лучи не помогают четко визуализировать возможные изменения в тканях.
Искусственный интеллект и МРТ. Снимки МРТ сегодня изучает не только врач. Ему на помощь пришел искусственный интеллект, который анализирует изображения и помогает находить аномалии, незаметные человеческому глазу. AI-программы могут определять размеры и характеристики опухоли, а также позволяют предсказывать вероятность прогрессирования заболевания.
Биопсия. Ее проводят, если результаты предыдущих исследований показали какие-то изменения в груди. Биопсия помогает врачу убедиться в диагнозе и степени злокачественности опухоли. А также грамотно составить дальнейший план лечения.
Если кратко, биопсия — это небольшая операция, во время которой врач берет образец ткани молочной железы и направляет его на дальнейшее исследование. Специалист изучает, из каких клеток состоит опухоль, и может проверить, к какому виду терапии чувствительны опухолевые клетки. Таким образом врач сможет составить индивидуальный план лечения для пациента.
Жидкостная биопсия. Данный вид диагностики применяют для анализа циркулирующих опухолевых клеток или свободно циркулирующей опухолевой ДНК в крови пациента. Для исследования не требуется хирургическое вмешательство — достаточно просто взять кровь из вены.
Однако жидкостную биопсию используют как вспомогательный метод. Он не заменяет других методов диагностики.

Миф 4. Маммография облучает и вредна
При маммографии используют низкие дозы рентгеновского излучения. В большинстве случаев доза облучения за одну процедуру составляет около 0,4 мЗв на аналоговых аппаратах и менее 0,1 мЗв — на цифровом оборудовании. Примерно столько получает человек от естественной радиации за несколько недель.
Маммография — это рентгенологическое исследование молочных желез. Поэтому на организм действительно воздействует излучение. Однако риск, связанный с радиацией от маммографии, гораздо меньше, чем польза от раннего обнаружения опухоли.
Миф 5. Биопсия и операция могут «разбудить» рак
Биопсия считается относительно безопасной процедурой, в ходе которой врач забирает фрагмент опухолевой ткани для исследования. В результате он получает информацию о типе опухоли и ее характеристиках, что важно для выбора стратегии лечения.
Во время операции, как и при любом медицинском вмешательстве, могут возникнуть осложнения. Однако удаление опухоли — это один из важных этапов лечения РМЖ, и в большинстве случаев преимущества операции значительно превышают потенциальные риски.
Бытует мнение, что биопсия и операция могут привести к метастазированию рака груди. Но на риск распространения опухолевых клеток влияют другие факторы, например стадия заболевания, молекулярный и гистологический профиль опухоли, а также индивидуальные особенности человека.

Миф 6. Здоровый образ жизни не влияет на риск заболеть РМЖ
Физическая активность и сбалансированное питание опосредованно могут снижать риск развития рака молочной железы.
Регулярные физические упражнения помогают поддерживать оптимальную массу тела, нормализуют гормональный баланс и циркуляцию крови, усиливают обменные процессы и повышают активность иммунных клеток.
Рацион с достаточным потреблением пищевых волокон, полиненасыщенных жирных кислот, клетчатки и витаминов способен повысить защиту клеток от повреждений, вызванных свободными радикалами.
Свободные радикалы постоянно образуются в нашем организме в результате различных процессов: обмена веществ, воздействия загрязнений и ультрафиолетового излучения, курения и стресса. В норме с ними борются антиоксиданты, которые мы получаем из пищи. Когда свободных радикалов становится много, а антиоксидантов мало, развивается окислительный стресс — процесс, при котором повреждаются здоровые клетки. В результате могут развиваться опухоли.
Важно помнить, что стопроцентной защиты от рака молочной железы не существует.
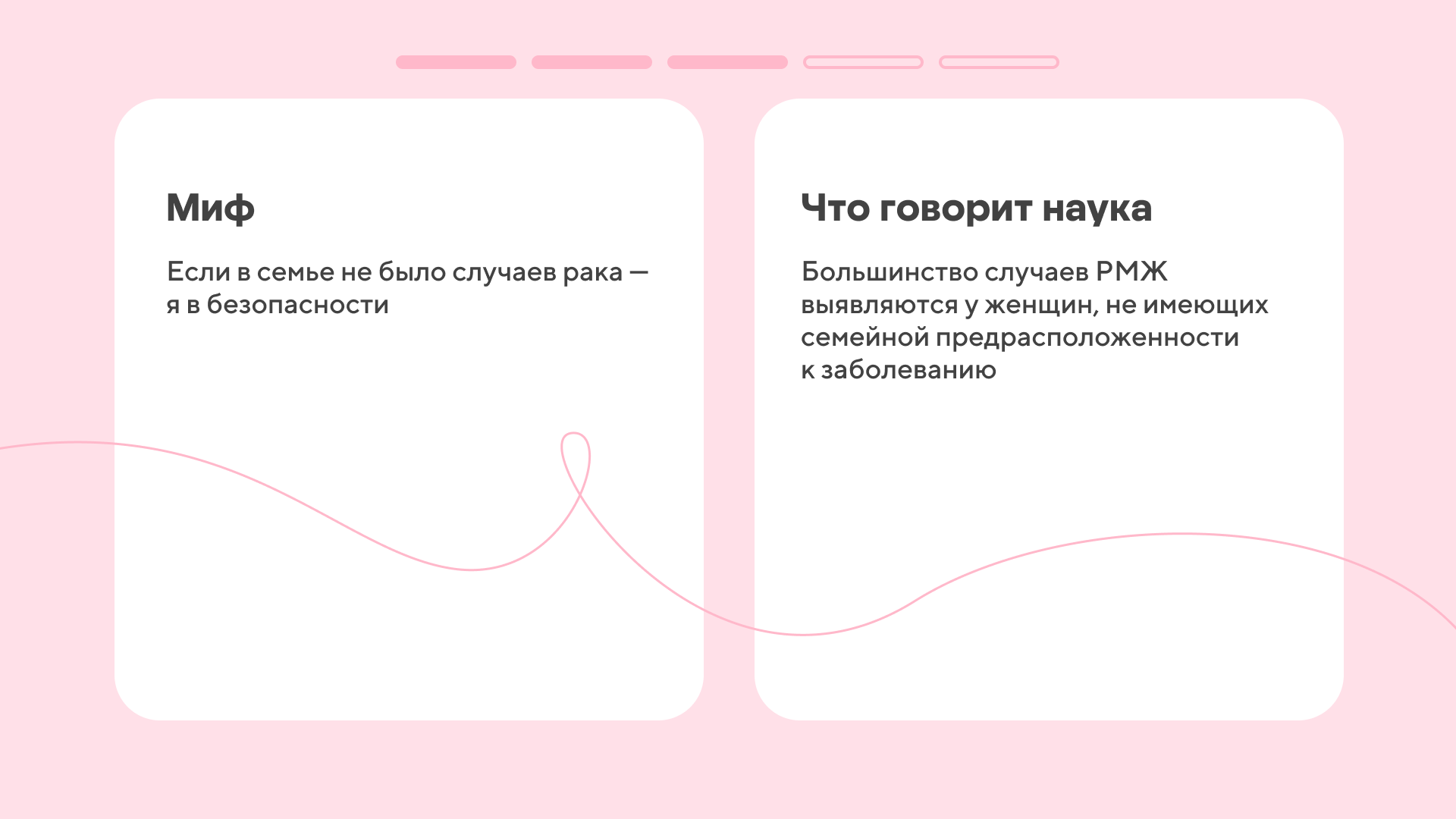
Миф 7. Мутации в генах BRCA — это приговор
Гены BRCA (BRCA1 и BRCA2) исправляют повреждения в ДНК, когда клетки делятся. А еще контролируют размножение клеток: следят, чтобы они делали это «строго по графику».
Когда в генах BRCA происходят мутации, они перестают справляться со своими обязанностями: в ДНК накапливаются повреждения, а клетки начинают бесконтрольно делиться и превращаются в опухолевую массу.
Важно понимать, что мутации BRCA не приводят к онкозаболеваниям в 100% случаев. Это лишь означает, что носители генетической «поломки» подвержены большему риску. При необходимости врач может направить на генетическое исследование, а при обнаружении — составит индивидуальный план для превентивных шагов.

Миф 8. РМЖ лечат только химиотерапией
Не всем пациентам нужна химиотерапия — это зависит от типа опухоли, стадии РМЖ и ранее проведенного лечения. Современные подходы включают и другие виды терапии: лучевую, гормональную, химио-, иммуно- и таргетную, а также оперативное вмешательство.
Операция. Во время хирургического вмешательства врачи могут удалить саму опухоль и немного окружающей ткани. Либо действовать радикально и провести мастэктомию — полное удаление молочной железы.
Лучевая терапия. Во время сеансов используют рентгеновское излучение. Часто применяют после операции, чтобы уничтожить оставшиеся опухолевые клетки.
Гормональная терапия. Одной из причин развития рака молочной железы считается активное воздействие на ткани молочных желез гормона эстрогена. Поэтому врачи используют препараты, которые помогают блокировать действие эстрогена или снижают его уровень в крови.
Иммунотерапия. Такие препараты способствуют усилению иммунного ответа, помогают иммунным клеткам распознавать и атаковать опухоль.
Некоторые лекарства воздействуют на специфические молекулы на поверхности раковых клеток, что помогает иммунной системе легко их обнаружить и уничтожить. А другие — блокируют определенные молекулы, которые тормозят активность иммунной системы. Опухоль использует их, чтобы уклоняться от атак иммунных клеток. Но благодаря специальным препаратам иммунная система может стать такой же активной, как и раньше.
Таргетное лечение. В отличие от традиционной химиотерапии, которая уничтожает все быстро делящиеся клетки, таргетные препараты действуют избирательно на определенные мишени. Например, HER2 — это белок, который может появляться на поверхности некоторых опухолевых клеток и ускорять их рост. Поэтому пациентам с HER2-позитивным раком молочной железы рекомендуют препараты, блокирующие действие этого белка и помогающие иммунной системе распознавать и уничтожать опухолевые клетки.
Компания BIOCAD приступила к клиническим исследованиям подобного препарата — BCD-237-1. Его эффективность изучают среди женщин с местнораспространенным нерезектабельным и метастатическим РМЖ.
Чтобы домыслы не мешали в ранней диагностике РМЖ, собрали еще несколько научных фактов в удобной памятке.